Общие сведения
Корь представляет собой остро протекающее вирусное заболевание инфекционного характера, которое отличается крайне высоким уровнем восприимчивости и диагностируется в основном у детей.Симптоматика
- повышение температуры,
- катаральное воспаление слизистой носа, глаз, горла,
- появление на кожном покрове пятен красного цвета.
Данная болезнь наиболее тяжело переносится истощенными и ослабленными детьми, причем в развивающихся странах корь по сей день является одной из частых причин детской смертности. Так, эпидемии кори случаются каждые два – три года в тех странах, где отсутствует эффективная программа иммунизации при существовании небольших локальных очагов заболевания. Следует отметить, что вспышки кори все еще случаются и в развитых странах (и это несмотря на внедренные программы иммунизации). Такие вспышки чаще всего затрагивают не иммунизированных дошкольников в частности и не иммунизированное население в целом.
Однажды переболев корью, у человека остается пожизненный иммунитет. Качественная вакцинация также обеспечивает постоянную защиту от этого заболевания.
Лица с повышенным риском заболеваемости:
- дети до года, которым в силу возраста рано проводить вакцинацию,
- люди, отказывающиеся от прививки,
- люди, получившие иммуноглобулин одновременно с прививкой против кори,
- люди, которым делали инактивированные вакцины с 1963 по 1967 года.

Этиология
Возбудителем кори является РНК-вирус группы морбилливирусов (семейство парамиксовирусов). Вирус обладает сферической формой и диаметром примерно 120 - 230 нм. Надо сказать, что все штаммы данного вируса относятся к одному серовару, при этом антигенная структура их схожа с возбудителями как парагриппа, так и эпидемического паротита. Наиболее важными антигенами являются гемагглютинин, гемолизин, нуклеокапсид, мембранный белок.РНК-вирус неустойчив во внешней среде, поэтому достаточно быстро гибнет вне человеческого организма вследствие воздействия не только химических, а и физических факторов, основными из которых являются облучение, кипячение, обработка различными дезинфицирующими средствами. В свою очередь, при комнатной температуре вирус сохраняет активность порядка двух суток, тогда как при низкой температуре живет на протяжении нескольких недель. Оптимальный температурный режим для жизнедеятельности вируса составляет 15 – 20 градусов ниже нуля.
Нельзя не сказать о том, что известны случаи, когда вирус распространялся на достаточно большие расстояния с воздушным потоком через вентиляционную систему: так, вирус распространялся по периметру здания в холодное время года.
Именно ослабленные штаммы вируса кори применяются при производстве живой противокоревой вакцины.

Эпидемиология
Источник инфекции – это исключительно больной человек, который и выделяет вирус, начиная с последних двух дней инкубационного периода и вплоть до четвертого дня после высыпания.Передается инфекция лишь воздушно-капельным путем, причем лица, которые не болели корью и не были привиты, остаются высоко восприимчивыми к данному коревому вирусу на протяжении всей жизни, поэтому могут заболеть корью в любом возрасте.
До момента введения в практику вакцины против кори 95% детей переболевало данным заболеванием в возрасте до шестнадцати лет. После широкого использования противокоревых прививок заболеваемость существенно снизилась, но в последнее время наблюдается тенденция к росту количества заболевших корью. С целью полной защиты необходима вакцинация 97% детей первых полутора лет жизни. Это достаточно трудно осуществить не только в развивающихся, но и в развитых странах. Кроме того, зафиксированы вспышки заболевания среди вакцинированных лиц. При этом основная часть заболевших – это лица старших возрастных групп. Это связано, прежде всего, с существенным снижением иммунитета к кори через 15 лет с момента иммунизации. Высокая заболеваемость зафиксирована в странах Африки, где данное заболевание протекает очень тяжело.
После перенесенной кори у выздоровевших остается пожизненный иммунитет, при этом случаи повторной болезни достаточно редки. Большая часть вторичного заражения обусловлена тем, что одно из перенесенных заболеваний было спровоцировано вирусом краснухи.
Дети, рожденные от матерей, которые перенесли корь, невосприимчивы к болезни до полугода, поскольку именно в этот период в их крови присутствуют защитные материнские антитела. Замечено, что сезонный пик заболеваемости наблюдается в конце зимы. Вспышки зачастую фиксируются в детских коллективах.

Патогенез
Ворота инфекции – это слизистые носа, глотки и гортани. Вирус размножается в слое клеток, выстилающем поверхность респираторного тракта, не говоря уже про иные эпителиальные клетки. Начиная с последних дней инкубационного периода, а также в первые несколько дней после появления сыпи РНК-вирус можно выделить именно из крови. Возбудитель распространяется по организму, останавливаясь в органах так называемой ретикулоэндотелиальной системы, обеспечивающей защиту организма от микробных инфекций и удаление старых кровяных клеток из кровотока. В ретикулоэндотелиальной системе коревой вирус размножается и накапливается.На конец инкубационного периода приходится вторая (наиболее напряженная) волна поражения организма вирусом. Дело в том, что возбудитель кори отличается выраженной эпителиотропностью, вследствие чего поражаются кожные покровы, конъюнктивы и слизистые оболочки не только респираторного тракта, но и полости рта. Следствием поражения является образование пятен Бельского-Филатова-Коплика, представляющих собой мелкие беловатые папулы, расположенные на слизистой оболочке обеих щек (напротив вторых нижних моляров). Кроме того, вирус обнаруживается в слизистой трахеи и бронхов, тогда как в некоторых случаях обнаруживается даже в моче.
В некоторых случаях вирус может попасть в головной мозг, провоцируя образование специфического коревого энцефалита. Следует отметить, что в лимфоузлах, в миндалинах, в селезенке, а также в вилочковой железе обнаруживаются гигантские ретикулоэндотелиоциты (либо клетки Уортина-Финкельдея). В большинстве лейкоцитов выявляются разрушенные хромосомы.
Особого внимания заслуживает тот факт, что эпителий дыхательных путей вполне может некротизироваться, тем самым способствуя присоединению и развитию вторичной бактериальной инфекции. Начиная с третьего дня высыпания, распространение вируса в крови резко снижается, тогда как с четвертого дня он зачастую и вовсе не обнаруживается. Именно с этого момента в крови обнаруживаются вируснейтрализующие антитела.
Во время кори наблюдается аллергическая перестройка организма специфического характера, сохраняющаяся продолжительное время. У привитых лиц со временем резко падают титры антител, но процесс аллергизации сохраняется длительно. Это и обуславливает атипичное течение заболевания у привитых лиц, заболевших спустя семь – десять лет после прививки.
Коревой вирус связан с «медленными инфекциями», которые протекают с дегенеративными процессами, происходящими в ЦНС (речь идет про хронические энцефалиты). Кроме того, корь может спровоцировать состояние анергии, проявляющееся в пропадании аллергических реакций (например, на туберкулин или токсоплазмин) у инфицированных больных. К тому же могут обостриться такие хронические заболевания как дизентерия и туберкулез. Такая иммунодепрессия сохраняется на протяжении нескольких месяцев.

Виды и стадии
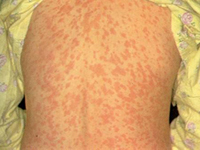
Корь бывает типичной и атипичной. Согласно существующим на сегодняшний день клиническим классификациям, выделяется различная степень тяжести заболевания: легкая, среднетяжелая и тяжелая. Так, степень тяжести определяется выраженностью лихорадки, сыпи, продолжительностью болезни.
При легкой форме состояние больного удовлетворительное, температура редко превышает отметку в 38,5 градусов, сыпь умеренно выраженная, при этом пигментация бледная.
При среднетяжелой форме самочувствие больного нарушается, во время высыпаний температура повышается вплоть до 39 градусов, сопровождаясь рвотой, обильной сыпью. Выражены катаральные явления.
При тяжелой форме температура повышается до 40 градусов и выше, ярко выражена интоксикация организма, наблюдается повторная рвота и судороги, иногда потеря сознания. Сыпь имеет геморрагический компонент. Крайне высок риск развития различных осложнений.
Типичная
Инкубационный период при типичной форме кори составляет порядка двух недель, тогда как при пассивной иммунизации человека иммуноглобулином этот период может удлиняться до четырех недель.
Выделяют три последовательных периода течения кори: катаральный, период высыпания и реконвалесценции.
Катаральный период
Характеризуется острым началом, сопровождающимся следующей симптоматикой:
- общим недомоганием,
- интенсивной головной болью,
- заметным снижением аппетита,
- бессонницей,
- повышением температуры (зависит от тяжести течения заболевания),
- наличием признаков интоксикации, причем у взрослых они проявляются в большей степени, чем у детей,
- насморком с обильными слизистыми, а в некоторых случаях слизисто-гнойными выделениями,
- развитием навязчивого сухого кашля, который у детей зачастую становится грубым и «лающим», сопровождаясь осиплостью голоса,
- развитием конъюнктивита и гиперемией конъюнктив,
- отечностью век,
- наличием гнойного отделяемого,
- инъекцией склер.
Больных раздражает яркий свет. В ходе осмотра больных детей выявляются такие симптомы как одутловатость лица и гиперемия слизистой ротовой полости и глотки, зернистость задней стенки глотки. Надо сказать, что у взрослых данные симптомы выражены незначительно, однако у них диагностируется увеличение шейных лимфоузлов, кроме того, прослушивается жесткое дыхание, а также сухие хрипы в самих легких. У некоторых больных фиксируется непродолжительный кашицеобразный стул.
Состояние больного улучшается на пятый день течения заболевания, при этом снижается лихорадка. Но всего лишь через день снова усиливаются проявления интоксикации организма, а также катарального синдрома, наблюдается поднятие температуры до высоких цифр. Именно в этот период у больных появляется диагностический симптом кори в виде пятен Бельского-Филатова-Коплика. Эти белые выступающие пятна окружены тонкой каймой гиперемии. Вместе с пятнами (иногда предшествуя им) на небе образуется энантема, имеющая вид пятен красного цвета (пятна отличаются неправильной формой, а по своему размеру равны булавочной головке). Через двое суток пятна сливаются, теряясь на общем фоне пораженной слизистой оболочки.
Одновременно с нарастанием симптомов интоксикации в некоторых случаях наблюдаются диспептические явления, а именно изжога и отрыжка, чувство давления либо распирания в области живота, урчание, понос и пр.
Длительность катарального периода у детей составляет порядка пяти дней, а у взрослых не менее шести – восьми суток.
Период высыпания
Для этого периода характерно образование яркой пятнисто-папулезной экзантемы, которая, сливаясь с участками здорового кожного покрова, образует между ними фигуры.
Так, в первый день сыпь появляется за ушами, на волосистой части головы, переходя на шею, лицо, верхнюю область груди. На второй день этого периода сыпью покрывается все туловище, включая верхнюю часть рук. На третьи сутки элементы экзантемы появляются на нижних ногах и на дистальных отделах рук, тогда как на лице бледнеют.
Кори присуща нисходящая последовательность высыпаний, что является крайне важным дифференциально-диагностическим симптомом. Зачастую у взрослых сыпь намного обильнее, нежели у детей, она отличается присутствием крупных папулезных пятен, которые при слиянии и тяжелом течении заболевания могут спровоцировать появление геморрагических элементов.
Во время высыпаний наблюдается усиление таких катаральных явлений как насморк, кашель, слезотечение и светобоязнь, не говоря уже про максимальную выраженность лихорадки и многих иных признаков токсикоза.
В ходе обследования больных зачастую выявляются симптомы трахеобронхита, умеренно выраженная тахикардия и артериальная гипотензия.
Период реконвалесценции
Этот период еще называют периодом пигментации. Проявляется он существенным улучшением общего состояния больного, самочувствие которого становится удовлетворительным, постепенно у него нормализуется температура и проходят катаральные симптомы. Кроме того, сыпь начинает бледнеть и угасать в порядке своего появления, постепенно превращаясь в небольшого размера светло-коричневые пятна. Полностью пигментация исчезает примерно за неделю. После исчезновения сыпи происходит отрубевидное шелушение кожного покрова (в основном этот процесс наблюдается на лице). И пигментация, и шелушение кожи также являются важными диагностическими симптомами кори.
Во время этого периода отмечается снижение активности как неспецифических, так и специфических защитных факторов (так называемая коревая анергия). Нормализация работы организма происходит достаточно медленно, на это уходит от нескольких недель и вплоть до нескольких месяцев. Все это время сохраняется пониженная сопротивляемость к всевозможным патогенным агентам.
Атипичная
К этой форме относят корь, клиническая картина которой стерта. Кроме того, атипической считается форма с отсутствием каких-либо типичных признаков заболевания. Выделяется абортивная, митигированная, стертая и бессимптомная формы атипичной кори.
Абортивная форма
Для этой формы характерно типичное начало, но через два - три дня после образования сыпи заболевание прерывается. Все катаральные явления выражены достаточно слабо, температура повышается до 37,5 – 38 градусов, при этом интоксикация не выражена. При абортивной форме сыпь отсутствует на руках и ногах, фиксируясь лишь на лице и на туловище. Сыпь незначительна, отличается неярким цветом, к тому же она мелкая и не сливается в большие фигуры. Пигментация кожи проходит через три дня.
Митигированная форма
Отличается достаточно легким течением. Диагностируется у лиц, получивших иммуноглобулин в качестве так называемой неспецифической профилактики. При этой форме температура не превышает норму либо слегка повышена, тогда как коревые пятна вообще отсутствуют. Сыпь очень бледная, едва заметная, она не сливается в большое единое пятно. При митигированной форме может отсутствовать этапность высыпаний. Катаральные явления зачастую отсутствуют. Надо сказать, что данная клиническая форма не оставляет после себя стойкого пожизненного иммунитета.
Стертая форма
Данная форма кори по своим проявлениям напоминает митигированную, но сыпь при стертой форме часто отсутствует, что существенно затрудняет диагностику и дифференцирование заболевания. Катаральные явления слабо выражены: так, обычно наблюдается лишь незначительный кашель.
Бессимптомная форма
Характеризуется полным отсутствием клинических проявлений. Выявляется по нарастанию титра противокоревых антител в динамике, причем в основном в очагах инфекции.
К атипичным относят и тяжело протекающие формы, которые часто сопровождаются осложнениями. Такие формы могут заканчиваться смертью больного.

Диагностика

Диагностирование кори осуществляется на основании клинической картины, эпидемиологического анамнеза (учитывается контакт с больным корью), на данных лабораторного, а также вирусологического исследований.
В самый разгар болезни диагностирование типичной кори не вызывает никаких трудностей.
В свою очередь, на начальном этапе (до образования коревой экзантемы) диагноз ставится на основании присутствия выраженного конъюнктивита, сопровождающегося отечностью нижнего века. Кроме того, во внимание принимается катар верхних дыхательных путей, энантема и наличие пятен Бельского-Филатова-Коплика.
Ниже приведены диагностические критерии, на основании которых ставится диагноз «корь».
Основные признаки
- характерные пятна, появляющиеся на второй день заболевания и исчезающие через несколько дней (оставляют после себя гиперемию, а также рыхлость слизистой оболочки щеки),
- этапность появления кожной сыпи,
- характер самой сыпи, которая отличается обильностью и склонностью к слиянию,
- появление пигментации кожи, локализующейся на лице, начиная с третьего дня высыпания (после пигментации остаются мелкие отрубевидные шелушения).
Факультативные признаки
- симптомы интоксикации, среди которых повышение температуры, общая слабость и вялость, нарушение сна, повышенная раздражительность,
- катаральные явления, а именно кашель и насморк, слезотечение и светобоязнь, блефарит (целая группа заболеваний глаз, которые сопровождаются воспалением краев век),
- одутловатость лица, проявляющаяся инъецированными склерами, а также отечными губами,
- повышение температуры.
Лабораторные исследования
- общий анализ крови на выявление лейкопении, нейтропении, относительного лимфоцитоза, анэозинофилии,
- общий анализ мочи на выявление микропротеинурии и лейкоцитурии,
- серологическое исследование (или метод парных сывороток), проводимое с интервалом в семь – девять дней, при этом первый забор крови должен производиться не позже третьего дня высыпания (так, четырехкратное и выше нарастание титра антител именно во второй сыворотке свидетельствует о присутствии заболевания),
- выделение вируса непосредственно из крови, отделяемого зева либо ликвора,
- рентген грудной клетки,
- электроэнцефалография (показана при осложнениях со стороны ЦНС).
Дифференциальный диагноз
Дифференциальный диагноз кори проводится с краснухой, энтеровирусной экзантемой, инфекционной эритемой Розенберга, аллергической сыпью (лекарственной или сывороточной), инфекционным мононуклеозом, гриппом, аденовирусной инфекцией, скарлатиной, синдромом токсического шока, вызванным стафилококком. Кроме того, нельзя не сказать о синдроме Кавасаки и синдроме Стивена-Джонсона. В перечисленных случаях целесообразно применять именно лабораторные методы.

Осложнения
Осложнения при кори достаточно многочисленны и крайне тяжелы. Обусловлены они так называемым тропизмом вируса непосредственно к эпителиоцитам, а также клеткам ЦНС, не говоря уже про способность самого вируса провоцировать иммунодепрессию.Пневмонии
Остаются наиболее частым осложнением кори, при этом чаще всего пневмонии диагностируются у детей. Они отличаются разной степенью тяжести: так, именно от этой характеристики зависят не только симптоматика и рентгенологическая картина, но и исход болезни. В ряде случаев наблюдаются гнойные плевриты и присоединение к воспалению вторичной инфекции, которая и вызывает образование абсцесса.
Ларинготрахеобронхит
В процессе присоединения условно-патогенной флоры обычный ларингит может превратиться в серьезнейшее осложнение, чему виной развитие язвенно-некротического либо пленчатого процессов. Клинически это проявляется образованием коревого крупа, который по своему течению схож с ложным (как, например, при ОРЗ) и истинным (как при дифтерии) крупом.
Стоматиты
Это довольно распространенное осложнение кори. В ходе распространения патологического язвенно-пленчатого либо некротического процессов со слизистых оболочек ротовой полости на ткани лица, в процессе гангрены данных тканей наблюдается нома (либо «водяной» рак). Это осложнение приводит к обезображиванию лица больного. Кроме того, при неправильном лечении больного, при тяжелых расстройствах питания, при неблагоприятном сочетании с различными анемиями и сахарным диабетом появляется угроза смерти больного. К счастью, в нашей стране «водяной» рак встречается очень редко.
Энцефалит, менингит, менингоэнцефалит
Перечисленные воспалительные процессы, протекающие в головном мозге, по праву считаются самыми тяжелыми осложнениями кори, поскольку именно они являются причиной большей части летальных исходов при данном вирусном заболевании. У взрослых осложнения данной группы протекают крайне тяжело. Так, коревые поражения ЦНС зачастую развиваются на 3 – 15 день течения заболевания. Менингит при кори исключительно серозный, он практически всегда полностью излечивается. Коревые энцефалиты, а также менингоэнцефалиты отличаются тяжестью и длительностью течения, к тому же смертность при них равна 10 – 40%.
Помимо приведенных выше различных осложнений, встречаются кератиты, отиты разного генеза, мастоидиты и энтериты, колиты и сепсис, гнойные и, соответственно, некротические ангины, но все они отличаются меньшим клиническим значением.

Традиционные методы лечения
Лечение кори, протекающей без осложнений, должно быть симптоматическим. На сегодняшний день не существует лекарства, которое смогло бы уничтожить вирус, провоцирующий корь.Выздоровление больного обычно наступает через две недели. Если же температура превышает отметку в 38 градусов, то показаны жаропонижающие препараты, например, парацетамол.
Для лечения таких проявлений как насморк, кашель и боль в горле применяют средства, которые повсеместно используют при простудных заболеваниях (речь идет про сосудосуживающие капли, а также противокашлевые сиропы). Также назначаются антигистаминные и, соответственно, симптоматические препараты. Выявлен позитивный эффект интерферона (или лейкинферона) при применении его взрослыми больными в ранние сроки заболевания. При коревом энцефалите показан прием больших доз преднизолона в сочетании с антибактериальными препаратами. Антибиотики назначаются лишь при возникновении бактериальных осложнений.
В большинстве случаев заболевание лечится в домашних условиях, при этом больным рекомендовано строго соблюдать постельный режим и пить большое количество жидкости, что поможет снять симптомы интоксикации организма. Пациента необходимо изолировать в отдельную комнату, чтобы исключить распространение инфекции среди здоровых людей, которые его окружают. Комната больного должна часто проветриваться, не говоря уже про проведение влажной ежедневной уборки.
Продолжительность постельного режима зависит в первую очередь от степени интоксикации, а также от ее длительности. В специальной диете необходимости нет. Рекомендовано исключить раздражающее воздействие прямых солнечных лучей и яркого искусственного освещения на больного.
Больной начинает быть заразен за один – два дня до проявления первых симптомов кори, тогда как перестает быть переносчиком инфекции через пять дней после появления характерной сыпи.
Следует отметить, что при этом вирусном заболевании в организме больного резко снижается количество витаминов групп А и С, по этой причине во время болезни следует давать заболевшим эти витамины. Нельзя не сказать и о том, что у больных отекают глаза, может развиться конъюнктивит. В таких случаях необходимо закапывать глаза 20-процентным раствором сульфацила-натрия.
Если же симптомы заболевания не пройдут через две недели, возникнет или усилится кашель и головная боль, рвота и одышка, это может свидетельствовать о возникновении различных осложнений. В данном случае следует незамедлительно госпитализировать больного.
В качестве экстренной и достаточно эффективной профилактики кори в первые трое суток после контакта с коревым больным используют вакцинацию (в случае, если иммунизация не была проведена в соответствии с плановым режимом вакцинации). Кроме того, может быть назначен иммуноглобулин (данный метод защиты от кори рекомендован детям первого года жизни, беременным женщинам, а также лицам с ослабленным иммунитетом).

Народные методы лечения
Фитотерапия поможет облегчить течение кори, сведя к минимуму проявления заболевания.Рецепт со сбором трав
Цветки липы, трава лапчатки гусиной, трава тысячелистника и листья ежевики смешиваются в соотношении 2 к 2 к 3 к 3. Столовая ложка смеси заливается 250 мл теплой воды, полученная смесь постепенно доводится до кипения и кипятится на протяжении трех – четырех минут. Далее отвар настаивается 10 минут и процеживается. Лекарство дается по две столовые ложки трижды в день.
Рецепт с лопухом
35 г свежих корней лопуха заливаются 50 мл воды. Лекарство кипятится 10 минут и процеживается. В полученное лекарственное средство добавляется немного меда. Лекарство дается по одной десертной ложке каждые пять минут.
Рецепт с шалфеем
Одна столовая ложка цветков шалфея заливается стаканом кипятка, настаивается порядка 15 минут. Этим средством необходимо полоскать горло. Вместо шалфея можно использовать ромашку.
Рецепт с малиной
30 - 40 г сухих плодов малины следует заварить стаканом кипятка, после чего отвар настаивается полчаса. Пьется лекарство с добавлением меда по одному – два стакана за прием.
Рецепт с корнем алтея
Одна чайная ложка измельченного корня алтея заливается стаканом кипятка и настаивается 15 минут. Пьется средство вместо чая, предварительно разбавляясь водой.
Рецепт с корнями петрушки
Столовая ложка измельченных свежих либо сухих корней петрушки заливается стаканом кипятка. Полученная смесь настаивается 8 часов в теплом месте, после чего процеживается и принимается по столовой ложке трижды в сутки за 30 минут до приема пищи. Этот настой поможет избавиться от сыпи.
Рецепт с липой
Столовая ложка цветков липы сердцевидной заливается стаканом горячей воды, кипятится на слабом огне (или на водяной бане) в течение 10 минут. Отвар процеживается и употребляется на ночь в качестве успокаивающего и болеутоляющего средства.
Рецепт с фиалкой
Столовая ложка цветков трехцветной фиалки заливается 300 мл кипятка, настаивается в течение часа. Лекарство принимается по одному стакану трижды в сутки.
При лечении кори эффективен еще один рецепт: на один литр воды берется по три столовых ложки (полных) скорлупы грецких орехов, а также луковой шелухи. Отвар кипятится полчаса, после чего в него добавляется смесь из одной чайной ложки семян льна и мальвы, половины чайной ложки плодов аниса, столовой ложки меда. Полученная смесь кипятится 10 минут, при этом перед снятием отвара с огня в него добавляются цветки бузины и липы (по одной чайной ложечке). При возобновлении кипения отвар снимается с огня и настаивается в течение 10 минут. Употребляется полученное средство по 40 – 120 г (все зависит от возраста больного) трижды в день (желательно до еды).

Профилактика
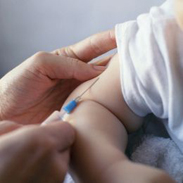
Профилактика кори делится на пассивную и активную.
Пассивная
Предполагает использование нормального иммуноглобулина человека, но делаться это должно не позже 72 часов с момента контакта с коревым больным. Иммуноглобулин человека – это иммунологически активная белковая фракция, которая выделена из сыворотки либо плазмы доноров.
Активная
Вакцинация против кори доказала свою эффективность примерно у 95% детей, которые были иммунизированы в возрасте до 15 месяцев либо старше. Так, живая коревая вакцина (или ЖКВ) используется при вакцинации и ревакцинации. Основная цель ревакцинации – защитить детей, у которых по той либо иной причине не сформировался коревой иммунитет. Иммунизация 95% детей дает хороший защитный эффект.
Следует отметить, что вакцинация против кори может проводиться в возрасте 6 и 9 месяцев (такая практика широко применяется в тех странах, где зафиксирован высокий порог заболеваемости грудных детей). Дело в том, что груднички крайне тяжело переносят корь, которая часто сопровождается различными осложнениями. У многих детей в ходе вакцинации иммунитет может не выработаться из-за взаимодействия с материнскими антителами. В таких случаях детям вводится повторная прививка в два года.
Эффективность прививки
При правильно проведенной вакцинации иммунитет вырабатывается примерно у 95% вакцинированных детей до года, а также у 98% вакцинированных, возраст которых составляет 15 месяцев. Срок действия вакцины – больше 25 лет, при этом только у незначительного числа вакцинированных коревой иммунитет со временем угасает. Вакцина вводится подкожно либо внутримышечно под лопатку (может вводиться в область плеча). Так как вакцинные вирусы очень легко инактивируются эфиром, а также спиртом и детергентом, следует исключить контакт препарата с данными веществами.
Прививочные реакции
В целом коревая вакцина отличается небольшой степенью реактогенности. Поэтому у большинства детей вакцинация не вызывает реакций.
Хотя в некоторых случаях (вероятность их варьируется в пределах 5 - 15%) могут фиксироваться следующие реакции:
- повышение температуры вплоть до 39 градусов,
- катаральные явления, а именно кашель, конъюнктивит и насморк,
- необильная сыпь бледно-розового цвета, напоминающая по своему характеру коревую.
Все эти реакции наблюдаются с 5 и по 15 день после вакцинации. Проходят они в течение нескольких дней. Независимо от степени выраженности реакций ребенок не заразен.
Экстренная профилактика
Желательно ввести противокоревую вакцину в первые три дня с момента контакта с коревым больным. При этом среди детей, возраст которых составляет 3 - 12 месяцев, тоже проводится такого рода экстренная профилактика. Альтернатива вакцинации – это введение одной или двух доз (все зависит от состояния здоровья человека, а также времени, прошедшего с момента контакта) иммуноглобулина. Данная форма профилактики максимально эффективна при введении до четвертого дня с момента контакта.

Уход
Больные корью требуют крайне бережного отношения к себе и повышенного внимания. Прежде всего, показано частое проветривание помещения, в котором находится больной.Необходимо обеспечить доступ дневного света, который при этом не должен быть слишком ярким. Кровать больного должна находиться в светлом месте, но источник света не должен попадать больному прямо в глаза. Раньше комнату с коревым больным наглухо завешивали темными покрывалами, чтобы облегчить состояние, вызванное светобоязнью. Но это неправильно, поскольку именно солнечные лучи и свежий воздух являются важными составляющими в борьбе с болезнью, поскольку именно они очищают комнату от различных микробов, провоцирующих осложнения.
В комнате больного должна ежедневно проводиться влажная уборка, предотвращающая скопление пыли в воздухе, которым дышит больной, к тому же именно в пыли скапливается множество вредных микробов.
Постельное, а также нательное белье должно тоже содержаться в чистоте. Следует забыть про еще один миф относительно лечения кори, согласно которому больных нельзя мыть. Не стоит забывать о том, что грязная кожа – это источник микробов, способных вызвать осложнения. Летом не только больные, но и абсолютно здоровые люди сильно потеют, что ухудшает их самочувствие. Поэтому мыться просто необходимо. Так, больным корью следует аккуратно обтирать тело мягкой тряпочкой, предварительно смоченной в теплой воде, после чего тело надо вытереть сухим полотенцем.
Для предупреждения заболеваний глаз необходимо постоянно смывать скопившийся на них гной, причем каждый глаз должен промываться отдельным ватным шариком, смоченным в кипяченой воде. Процедура производится по направлению от виска и к носу, при этом каждый раз берется чистый ватный шарик.
Чтобы избежать образования воспалительных очагов в ротовой полости, надо обильно поить ребенка чаем, свежеприготовленными соками, морсами, компотами и кипяченой водой. Больные в обязательном порядке должны пить после приема пищи, чтобы очистить ротовую полость от остатков пищи.
Корь зачастую сопровождается кашлем и насморком, которые затрудняют процесс дыхания. Надо следить за тем, чтобы рубашки и кофточки больных не сдавливали им шею и грудь. Для облегчения дыхания необходимо очищать носовые пазухи ватным жгутиком, смоченным вазелином либо прокипяченным и остуженным постным маслом.
Следите за тем, чтобы больной корью продолжительное время не лежал в одном и том же положении, иначе может развиться застой крови, предрасполагающий к воспалению.
Никакой особенной диеты при кори не существует. Главное – не кормить ни детей, ни взрослых насильно. Дело в том, что в разгар заболевания больные не испытывают потребности в пище, поэтому можно ограничиться лишь тем, что хочет и может съесть больной. Аппетит появится несколько позже, когда самочувствие нормализуется, вот тогда и следует усиленно кормить больного, которому необходимо большое количество сил и энергии на восстановление. Следует включать в рацион творог и сливочное масло, сметану и отварное мясо, яйца, овощи и фрукты. В пище должно быть много витамин.
Для максимально быстрого восстановления сил ребенка необходимо выносить или выводить на прогулку (главное, чтобы не было температуры). Так, летом можно на целый день вынести ребенка в тень, устроив ему удобную кровать, тогда как зимой показано дважды – трижды в день гулять с ребенком на протяжении 30 – 40 минут.
Именно умелый уход и нормальная гигиеническая обстановка являются важнейшими условиями для благополучного лечения кори.


 Печать
Печать
Комментировать или поделиться опытом: