Общие сведения
Псориаз является наиболее распространенным из всех известных кожных заболеваний (примерно 15% от общего числа). Эта болезнь известна людям издавна, о ней упоминалось еще в Библии, в учениях древних целителей и философов (еще в первом веке до нашей эры). Псориаз всегда был загадочным и мистическим понятием, его называли то «императорской болезнью», то «розами дьявола». Это связано с тем, что им болели многие великие люди. Это средневековый король Роберт Брюс, французский политик и революционер Жан-Поль Марат, английский премьер-министр Уинстон Черчилль. Псориазом болел и всем нам известный генеральный секретарь компартии СССР Иосиф Сталин и многие другие знаменитые личности. В обществе к больным псориазом относились с неким трепетом и опаской, считая этих людей избранными, помеченными богами, не похожими на всех остальных.Около 3% населения всего мира больны эти недугом. Наибольшее распространение он получил в странах с влажным и прохладным климатом. Уровень заболеваемости неуклонно растет, изменяется и ее возрастной контингент (раньше эта болезнь поражала взрослое население от 25 до 50 лет, теперь все чаще можно встретить молодых людей и детей, страдающих от псориаза).
Эту болезнь еще называют чешуйчатым лишаем, из-за сильного шелушения кожи. Псориаз является хронической, незаразной, но часто рецидивирующей болезнью. При заболевании происходит воспаление и поражение больших участков кожи, а в острых проявлениях – ногтей и суставов. Верхний слой кожи здорового человека отмирает по мере созревания и деления клеток, этот процесс длится обычно 25 – 30 дней. При псориазе отмирание происходит в течение 4 – 5 дней.
Болезненные пятна (бляшки) располагаются на локтях, коленях, коже головы, на ягодицах и спине. Сопровождаются такие высыпания сильным зудом. Особенно чувствительными являются участки кожи, расположенные в складках (под грудью, например).
Довольно часто, встречается такое осложнение заболевания как псориатический артрит. В этом случае воспалительный процесс затрагивает суставы рук и (или) ног.
Такое заболевание доставляет серьезные проблемы человеку в общении, образе жизни, работе, не говоря о физическом его состоянии. Псориаз часто становится причиной развития тяжелой депрессии.
Спровоцировать развитие болезни могут травмы, повреждения кожи, перенесенные грипп или ангина, стресс, неправильное питание и злоупотребление алкоголем, лекарственные препараты. Более склонными к болезни считаются люди, у которых кожа от природы отличается высокой чувствительностью и сухостью. Хроническое течение заболевания часто сменяется периодами обострений и ремиссий. Причинами обострения, чаще всего, являются перемена погоды (сухая и холодная пора), стресс, алкоголь и курение. В принципе, такое заболевание может сопровождать человека на протяжении всей его жизни, особо не беспокоя. Но, при тяжелых формах псориаза, с частыми обострениями и развитием, возможны серьезные нарушения, в частности, инвалидность. Наступление беременности у женщин, больных псориазом, может самым серьезным образом сказаться на течении болезни, а также на самом процессе вынашивания ребенка.
Проблема псориаза считается наиболее важной задачей здравоохранения и социальной сферы любого государства в связи с такими фактами:
- Неуклонный рост числа заболеваний среди населения (особенно детей и молодых людей);
- Тяжелое течение и осложнения;
- Несовершенство методов диагностики и терапии;
- Социальная незащищенность больных.

Причины возникновения и развития
Точная причина возникновения данного заболевания не установлена по сей день. Наиболее распространенными теориями возникновения являются следующие:- Наследственная;
- Инфекционно-вирусная;
- Неврогенная;
- Обменная.
Наследственная теория предусматривает, что псориаз является генотипическим (совокупность наследуемых генов) дерматозом, который передается по доминантному типу (достаточные условия для проявления заболевания).
После перенесенных инфекционных и вирусных заболеваний, часто наступают различные осложнения. Псориаз может проявиться в связи с изменениями микробного состава в организме, при недостаточном уровне защиты от инфекции.
Нервозное состояние, стрессовые ситуации часто провоцируют заболевание.
В ходе многочисленных исследований выяснено, что псориаз является системным процессом. Он формируется у людей с функциональными нарушениями в работе различных органов и систем (центральной нервной системе, эндокринной и пищеварительной системах), а также дисбаланс в иммунной защите.
Ученые давно спорят об этом, но однозначного ответа на больной вопрос так и не получено. Основным выводом, полученным в процессе научных исследований, является то, что основу возникновения псориаза составляет комплекс факторов. Эти факторы находятся во взаимодействии. Но однозначным мнением является то, что наследственность играет решающую роль в развитии заболевания. Так, если псориазом болен один родитель, у ребенка шанс получить болезнь по наследству составляет 25%, если больны оба – 65%.
Если учитывать влияние внешних и внутренних факторов, то на роль внешней среды в процессе заболевания приходится 30 – 40%, а наследственности – 60 – 70%.
Случается, что, даже имея наследственную предрасположенность, болезнь не проявляется. Когда же происходят изменения, служащие провокаторами, псориаз может «выйти наружу».
Наиболее распространенными провоцирующими факторами являются:
- Инфекционные заболевания (ОРЗ, грипп, ангина, стрептококки и др.);
- Стресс;
- Прием лекарственных препаратов (оральные контрацептивы, в-блокаторы, литий, мышьяк и др.);
- Чрезмерный прием алкоголя;
- Травмы, ожоги, порезы, воспаления кожи;
- Неблагоприятная экологическая обстановка;
- Нарушения работы нервной и эндокринной систем организма;
- Резкая перемена климата (смена места жительства на другой город или страну).

Признаки заболевания
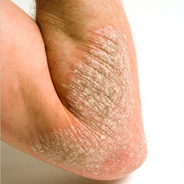
Первичным элементом проявления болезни являются плоские воспалительные папулы. Для них характерно следующее описание:
- Цвет от бледно-розового до красного;
- Поверхность папулы плоская, покрыта чешуйками серебристо-белого цвета;
- Чешуйки расположены в середине образования, края при этом остаются яркими и не покрытыми ими.
Постепенно, окраска высыпаний становится более бледной. У людей с нарушением кровообращения они могут приобрести синюшный оттенок. Папулы покрываются чешуйками серебристо-белого цвета.
По размеру папулы бывают следующих видов:
- Точечные (не больше просяного зерна);
- Лентикулярные или каплевидные (размером в плод чечевицы);
- Нуммулярные (с 5-копеечную монету);
- Бляшки (размером больше нуммулярной).
Папулообразная сыпь постепенно расползается на обширные участки кожи, сами папулы увеличиваются и сливаются, образуются большие бляшки и участки в виде неправильных очертаний.
Вначале человек не испытывает каких-либо мучений, позже его начинает сопровождать сильный зуд и нестерпимое чувство стягивания кожи.
Когда воспалительный процесс затухает, на месте участков папул появляются пятна, которые даже при отсутствии рецидивов остаются на всю жизнь.
Чаще всего, высыпания располагаются на следующих участках:
- Поверхность разгибательных конечностей (наиболее подвержены локтевые и коленные суставы);
- Крестец (место между тазовыми костями, внизу спины);
- Кожа головы под волосами (такой случай еще называют «псориатической короной).
Внешняя корка на коже скрывает те проявления, которые наблюдаются под ней. Так, при поскабливании воспаленных папул можно увидеть изменения трех видов (псориатическая триада):
- Чешуйки снимаются в виде стружки (стеарина – твердой и жирной полупрозрачной массы). Это происходит из-за скопления воздуха в роговом слое и роста числа липидов в ней, из-за чего межклеточные связи ослабевают, и кожа легко отторгается. Это изменение называют феноменом стеаринового пятна;
- После удаления чешуек, открывается влажная поверхность, блестящая и напоминающая полиэтилен. Данное изменение - феномен терминальной пленки;
- При дальнейшем расчесывании возникает капельное кровотечение. Этот феномен носит название точечного кровотечения или «кровяной росы».
Для псориаза характерным является феномен Кебнера. Его суть состоит в том, что болезнь проявляется в местах повреждений (царапины, травмы). То есть, спровоцировать болезнь могут различные механические повреждения кожных покровов.
Не только кожа может быть подвержена поражению. Может развиться псориатическая артропатия (артрит). В таких случаях очаги воспаления образуются на коже, расположенной в местах суставов (на кистях рук, коленях). Довольно часто поражению подвергаются ногти. На них образуются точечные ямки (примерно как в наперстке). Ногтевая пластина может стать неровной, тусклой, серо-бурого цвета.
Как правило, самочувствие больного при высыпаниях не нарушается. Сыпь появляется и доставляет дискомфорт в течение 1,5 – 2 месяцев. Затем наступает период ремиссии. Частота возникновения обострений носит сугубо индивидуальный характер. У одних обострения случаются ежегодно, у других – гораздо реже. Иногда, в период ремиссии, сыпь исчезает без следов, в других случаях – остается явно выраженной. При псориатической эритродермии (когда очаги воспаления затрагивают очень большие участки кожи), происходят серьезные нарушения. Температура тела может повышаться до 39 градусов, кожа зудит, болит, тянет. Больного беспокоят бессонница, нервное истощение и усталость. Такая болезнь может длиться месяцы, а порой – даже годы.
Симптомы заболевания, как правило, более выраженными становятся в холодное время года. Летом, под воздействием ультрафиолета, признаки ослабевают, а иногда и вовсе исчезают.
В процессе болезни различают определенные стадии:
- Прогрессирующая;
- Стационарная;
- Регрессирующая.
На прогрессирующей стадии проявляются новые папулы, растут и развиваются уже имеющиеся, на месте раздражений (царапина, порез, ожог) также появляются новые воспаления и происходит обильное шелушение на тех местах, где не появляются новые очаги.
На стадии стационара новые папулы уже не образуются, старые не растут, шелушение отличается умеренностью, появляется нежная складчатость кожи вокруг папул. Последнее изменение носит название псевдоатрофический ободок Воронова.
Появление такого ободка означает, что болезнь начала переходить в стадию регресса. На этом этапе отмечаются значительное снижение шелушения, появление на коже после папул пятен.

Основные виды и формы
В медицине используются различные типы классификации псориаза. Рассмотрим наиболее распространенные формы заболевания:- Простой (вульгарный);
- Себорейный;
- Ладонно-подошвенный (пустулезный);
- Каплевидный;
- Ногтевой;
- Кожных складок;
- Экссудативный;
- Псориатическая эритродермия;
- Псориатический артрит.
Простой или бляшечный вид заболевания является наиболее распространенной формой. Проявляется в виде бляшек, покрытых чешуйкой, на коленях, локтях, голове.
Себорейная форма характерна для волосистой части головы. Иногда сыпь распространяется на шею, лицо. Волосы при этом не выпадают и не поражаются. Характерен сильный зуд и шелушение. Часто такие нарушения ошибочно воспринимаются как проявления перхоти.
Псориаз подошв и ладоней бывает:
- Мозолистый;
- Лентикулярный;
- Бляшковый;
- Пустулезный.
При каплевидной форме поражение проявляются в виде многочисленных высыпаний по всему кожному покрову. Чаще всего, такое заболевание развивается у молодежи.
Псориаз ногтей – довольно распространенная форма болезни, при этом высыпаний на коже может и не быть. На ногтях образуются точечные ямки, они деформируются и ломаются.
При поражении кожных складок, папулы образовываются в подмышечных впадинах, паху и аногенитальной области, под грудью, в пупочном отверстии. Очень часто такое заболевание развивается на почве сахарного диабета.
Следующие три формы псориаза являются наиболее сложными и отличаются тяжелым течением с всевозможными осложнениями.
Экссудативный вид заболевания обычно проявляется у людей с ожирением. Папулы на коже отличаются сочностью, отечностью, ярко-красной окраской с серо-желтыми чешуйками.
Псориатическая эритродермия представляет собой слияние папул в большие очаги ярко-красного цвета, которые присутствуют практически на всем кожном покрове. Кожа стягивается, грубеет, краснеет и сильно шелушится. При этом воспаляются лимфатические узлы, повышается температура, увеличивается содержание лейкоцитов, СОЭ (скорость оседания эритроцитов). Часто вызывается неправильно подобранным лечением.
Псориатический артрит или артропатический псориаз – это воспалительный процесс в мелких суставах стоп и кистей. Воспаления на коже могут возникнуть до поражения суставов, иногда суставы воспаляются без кожных проявлений. Это очень тяжелая форма заболевания, грозит деформацией суставов, нарушением двигательной активности и инвалидностью. Лечение производится комплексно (дерматологом и ревматологом).
Также, существуют менее распространенные формы заболевания:
- Рупироидная;
- Папиломатозная (бородавчатая).
Такие болезни встречаются достаточно редко.
По степени распространения, болезнь классифицируют на основные виды:
- Ограниченная (не более 20% кожного покрова);
- Распространенная (более 20%);
- Универсальная (вся или практически вся поверхность кожи).
Также, заболевание различают по периодам обострений: зимнее, летнее и дифференцированное.
Что характерно, различные клинические варианты заболевания могут одновременно присутствовать у одного человека.

Диагностика
Обычно, для установления диагноза достаточно взглянуть на внешнее состояние кожи, ногтей. Месторасположение пораженных участков может предоставить информацию о том, какая форма заболевания присутствует у пациента. Проведение специальных анализов не обязательно, но в некоторых случаях назначается. Например, если врачу не удается диагностировать заболевание, он может взять образец кожи. Проводится биопсия (лабораторное исследование).
Если перед врачом случай поражения суставов (псориатический артрит), может возникнуть необходимость в проведении рентгенологического исследования для уточнения степени воспаления. Иногда проводятся анализы крови и мочи для исключения других видов воспалительных реакций в организме. При каплевидном псориазе возможно проведение бактериального посева (мокрота) для исключения ОРВИ (точнее, острого фарингита). Для выяснения отсутствия грибковой инфекции делается тест КОН (с гидроокисью калия).
При диагностике изучается типичная клиническая картина (псориатическая триада). Существенно облегчить задачу доктора может информация о наследственном факторе в Вашей семье. Если среди родственников есть больные, необходимо об этом сообщить врачу.
Случается, что при диагностике данного заболевания (когда симптомы не так явно выражены), допускаются ошибки, болезнь остается незамеченной. Например, при псориазе волосистой части головы нередки случаи диагностирования себореи. Отличительными признаками, указывающими на псориаз, являются отсутствие облысения, выпадения и поредения волос, а также появление бляшечных элементов. Если верхние чешуйки соскоблить, сразу открываются кровоточащие поверхности. Таким образом, и можно правильно диагностировать заболевание.

Лечение
В настоящее время лечение данного заболевания является наиболее сложной и актуальной задачей современной медицины. Механизм развития псориаза недостаточно изучен и отличается значительной сложностью восприятия. Тем не менее, лечить такую болезнь нужно обязательно, так как она способна развиваться и прогрессировать.При назначении лечения обязательно учитываются форма заболевания, стадия его течения, степень распространения воспалительных образований (их характер), а также общее состояние больного (наличие других хронических заболеваний, его психическое здоровье, настроение). Главным принципом лечения псориаза является комплексный подход к организму. При разработке комплекса лечебных мероприятий учитывают степень нарушений в обмене веществ, наличие паразитарных инфекций (инвазии), нарушения в органах и системах (нервной, иммунной, пищеварительной и др.).
Ведущее место при лечении занимают гормоны, витамины, иммуномодуляторы и цитостатики (препарат противоопухолевой группы, задерживает развитие и движение клеток различных тканей). Наряду с этим, применяется местное лечение воспаления.
При назначении препаратов местного назначения решающее значение имеет стадия заболевания. Так, на прогрессирующей стадии используют средства для смягчения кожи (салициловая мазь), средства с глюкокортикостероидами (кремы, мази, лосьоны) и препараты с активированным цинком-пиритионатом. Глюкокортикостероидные средства обладают мощным противовоспалительным действием. Активированный цинк-пиритионат подавляет рост клеток эпителия.
На стадиях стационара и регресса используют мази с синтетическим аналогом витамина Д3 (например, псоркутан). На финальной стадии местной терапии назначают мази, в состав которых входят деготь, нафталан (содержащий нафтеновые углеводороды), гидроксиантроны (с действующими веществами дитранол и антралин).
При поражении волосистой части головы применяют специальные лосьоны, аэрозоли, шампуни с кортикостероидами, цинком, дегтем.
Если наружная терапия не дает должного эффекта, поражено более 20% кожного покрова или состояние больного слишком тяжелое, производят системную терапию.
При этом применяются следующие мероприятия:
- Очищение и укрепление организма (кальцийсодержащие средства, гемодез, натрия тиосульфат, кальция глюконат);
- Налаживание обменных процессов, улучшение кровообращения (трентал, дипиридамол, солкосерил, гепарин);
- Профилактическая терапия.
Медикаментозная терапия подразумевает применение таких препаратов:
- Синтетические ретиноиды (ацитретин);
- Цитостатики (сандиммун, метотрексат);
- Глюкокортикоиды.
Ацитретин (неотигазон) тормозит активное деление клеток эпидермиса и нормализует процессы ороговения. Особенно эффективно действие этого препарата в сочетании с ПУВА-терапией (фотохимиотерапия).
Метотрексат используют тогда, когда другие способы лечения упорно не дают желаемого результата. Оказывает угнетающее действие на активно развивающиеся и делящиеся клетки. Это средство является очень токсичным.
Первые две группы препаратов обладают высокой эффективностью, но являются очень сильными, и потому опасны различными побочными эффектами. Например, препарат ацитретин женщинам детородного возраста (тем более – беременным, кормящим и детям) практически никогда не назначается. Если применение данных лекарств не приносит положительных сдвигов в процессе лечения, применяют глюкокортикоидные средства.
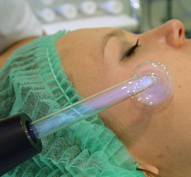
Если применение медикаментов невозможно, либо как дополнительное лечебное мероприятие, проводится системная фотохимиотерапия. Она представляет собой облучение ультрафиолетом, длина волны составляет 300 – 400 нанометров. Параллельно с этим, пациенту назначается прием фотосенсибилизаторов (для усиления положительного эффекта действия света). Для этого используется специальный аппарат-установка ПУВА.
Для успешного лечения пациентам показана курортотерапия (лечение в санаториях и домах отдыха). Больным стоит посетить местные курорты с радоновыми и сероводородными источниками, грязями. Довольно эффективной является климатотерапия (смена климата в терапевтических целях). Например, сухой и жаркий климат Израиля с его Мертвым морем или Сейшельские острова – прекрасные условия для достижения стойкой ремиссии псориаза на месяцы или годы. Несомненно, самому нельзя принимать решение о путешествии, это обязательно должен одобрить Ваш лечащий врач. Это связано с тем, что определенный климат той страны или материка, куда Вы собираетесь отправиться, может, напротив, спровоцировать развитие и осложнение заболевания.

Основные советы
Полного излечения от псориаза, к сожалению, добиться не удается. Зато можно научить жить с ним так, будто Вы и не больны вовсе. Нужно снизить риск развития обострений. Для этого необходимо внимательно относиться к своему здоровью. Ниже представлен перечень советов, которые Вам в этом помогут:- При приеме ванны или душа используйте только мягкую губку, для смягчения кожи можно применять специальное масло;
- Не пользуйтесь твердым мылом и мылом, содержащим абразивные частицы. Лучше мыться детским или дегтярным мылом;
- После душа наносите на тело смягчающее средство (крем, лосьон, молочко);
- Носите только хлопчатобумажную одежду, белье. Она должна быть просторной и не сковывать движений;
- В помещениях с кондиционером ставьте возле себя емкость, наполненную водой;
- Пользуйтесь увлажнителем воздуха;
- Защищайте свою кожу от порезов, царапин и других повреждений;
- Оградите себя от инфекций и вирусов;
- Ведите здоровый образ жизни (не злоупотребляйте алкоголем, занимайтесь безопасным спортом);
- Избегайте длительного пребывания на открытом солнце (умеренное принятие солнечных ванн благотворно отражается на состоянии больного, тогда как солнечные ванны на протяжении долгого периода могут нанести серьезный вред, даже спровоцировать развитие онкологии, солнечные ожоги приводят к обострению);
- Не курите (курение повышает риск развития заболевания и провоцирует его обострение);
- Не нервничайте и избегайте стрессовых ситуаций.
Повышенное внимание стоит уделить своему питанию. Специалистами часто назначается гипоаллергенная диета. Рацион такого больного должен содержать пищу, богатую витаминами. Не стоит есть жареную, острую, сладкую и соленую пищу. В период обострений ни в коем случае не нужно употреблять спиртные напитки, высокоаллергенные продукты (цитрусовые, мед, яйца). Нельзя принимать антибиотики.
При построении диеты можно включить следующие продукты:
- Вегетарианские супы, вторые блюда;
- Отварное или тушеное мясо (говядина, индейка, кролик);
- Сыр, нежирный творог, кефир, йогурт;
- Каши (гречка, перловка, рис);
- Картофель и макароны (не злоупотреблять в количествах);
- Капуста в любых видах;
- Сырые овощи и фрукты в неограниченном количестве.
Врачами рекомендуется хотя бы один раз в неделю устраивать разгрузочный день. Варианты продуктов для таких дней могут быть следующие:
- Мясной день: 400 г. говядины в отварном виде без соли едят в пять приемов. Два раза в день рацион дополняется овощами в сыром виде (по 100 г. капусты, моркови или огурцов). За день также можно выпить 2 – 3 стакана несладкого чая или отвара шиповника;
- Кефирно-творожный день: по 500 г. нежирного творога и кефира;
- Яблочный день: 1,5 – 2 кг яблок (лучше кислых);
- Кефирный день: 1,5 л. кефира;
- Овощной день: любые овощи, кроме картофеля – 1,5 кг в сыром или тушеном виде. Пить можно отвар шиповника, чай – не больше 2 стаканов.
Мнение о том, что псориаз – лишь кожная болезнь, ошибочное. Это заболевание часто служит проявлением расстройств различных внутренних органов и организма в целом. Например, если воспаление возникло на голове, это может свидетельствовать о неполадках в нервной системе или поджелудочной железе, на ногах – о болезни печени, на животе – проблемах с желудком. Важно найти причину, послужившую базисом для развития болезни. Лишь выяснив это, можно найти путь эффективной борьбы с недугом.

Фитотерапия и народная медицина

Псориаз известен человеку с давних времен, поэтому и средства борьбы с ним продуманы человечеством еще до появления медикаментов и современных способов терапии. Народные методы лечения применять нужно с осторожностью, так как при самостоятельном лечении довольно часто возникают осложнения и ухудшения состояния больного. Это связано с тем, что люди используют недопустимые для них средства, действие которых дает обратный эффект. Если одному человеку помог тот или иной рецепт народной медицины, он с радостью делится им с другими больными.
Но это вовсе не означает, что Вам он тоже подойдет. Каждый организм индивидуален, существует ряд факторов, которые нужно учитывать при разработке комплекса терапии. Перед применением какого-либо рецепта нужно обязательно проконсультироваться со своим лечащим врачом, и только после его одобрения начинать лечение.
Народные целители больным советуют обратить внимание на свой рацион. Они предлагают не употреблять в пищу жирное мясо, острые приправы, кондитерские изделия, сахар, кофе, шоколад. До минимума должно быть сведено потребление соли и животных жиров. Пить лучше чаи из плодов шиповника, облепихи, ягод и листьев черной смородины.
Ниже представлены некоторые методы народного лечения псориаза:
- Свежие цветы зверобоя, чистотела, календулы и прополис растираются в глиняной посуде. Добавляется немного растительного масла (подсолнечное, льняное, оливковое). Смешивается. Полученной мазью нужно смазывать пораженные места по 3 раза в день;
- Измельчить по 10 г. березовых почек, корня аира болотного, брусничного листа, хвоща полевого, по 15 г. можжевеловых ягод и душицы, 20 г. шалфея. Залить кипятком (1 стакан) и настаивать полчаса. Пить такой сбор по полстакана после еды 2 – 3 раза в день. Курс приема составляет 2 месяца. Затем, к вышеназванным компонентам также добавить 15 г. зверобоя, 10 г. девясила и 5 г. чистотела. Заваривать так же. Пить 2 месяца такой сбор;
- Настойка аралии маньчжурской по 25 – 30 капель за полчаса до еды дважды в день. Принимать в течение месяца. Сделать 10-дневный перерыв, затем принимать тем же способом настойку элеутерококка;
- Для приготовления потребуются сок алоэ (0,5 литра), 0,5 литра водки, 1 л. меда, 20 г. свиного жира (внутренний). Все эти ингредиенты смешиваются в чугунном казане, плотно закрываются (можно залепить тестом) и ставятся его в печку (духовку) на 4 -5 часов. Принимать полученное средство нужно внутрь по 1 ст. л. трижды в день, а также использовать для компрессов (оставлять на коже в течение 1 – 2 часов);
- 5 г. детского крема, 0,5 ч. л. измельченной травы чистотела и белок куриного яйца смешивается. Такая мазь хорошо смягчает кожу и способствует быстрому заживлению;
- Очень эффективно лечение рыбьей чешуей. Чешуя морской или речной рыбы тщательно промывается, высушивается и измельчается (в кофемолке, например). Затем к полученному порошку нужно добавить рыбий жир. Мазь должна получиться по густоте напоминающей сметану. Этим средством нужно каждые 4 часа намазывать пораженные участки кожи (наносить мазь нужно на чистое тело, омытое теплой водой);
- С жирной селедки снимается кожица, ею натирают пораженное место. Тело оставляют подсыхать в течение часа, затем нужно помыться с детским мылом и смазать воспаленные участки раствором уксуса (1 ч. л. на стакан воды). Такое лечение нужно проводить долго (порой даже на протяжении нескольких лет), но оно является очень эффективным;
- Помогает при сильном кожном зуде и для скорейшего заживления воспалений ванны с отваром можжевельника, чистотела, календулы, хвоща полевого и хвойные ванны;
- 200 г. травы плющевидной будры залить 0,5 л. водки, оставить на сутки в темном месте. Каждый день (по 3 раза) этой настойкой нужно смачивать больные места. Перед применением нужно взболтать жидкость 10 раз. Возможен вариант подобной настойки из будры и уксуса (2 ст. л. травы и 1 ст. уксуса);
- 200 г. сливочного масла и 10 г. прополиса (предварительно измельчить) поставить на огонь или на водяную баню, варить 15 мин. Процедить. Втирать эту массу в больное тело до полного выздоровления. Хранить в холоде;
- Виноградные листья, корень лопуха, льняное семя и коровье молоко взять в равных частях (например, по 0,5 стакана). Перемешать и варить в течение 5 минут. Полученную смесь использовать для примочек;
- Белок куриного яйца, 30 г. меда, 20 г. вазелина, 50 г. дегтя, 10 г. борной кислоты и 10 г. рыбьего жира смешать до однородной массы. Мазью смазывать больные места. Хранить в прохладном месте, поместив в стеклянную посуду темного цвета;
- Трава чистотела – 4 части, грецкий орех – 2 части, волчьи ягоды – 1 часть смешиваются, добавляется деготь (или ихтиоловая мазь). Смазываются пораженные участки;
- Благотворно действует протирание больных мест настоем из запаренных кипятком семян льна;
- Можно делать компрессы из листьев каланхоэ;
- По 100 г. фиалки трехцветной и корня лопуха, по 50 г. крапивы, бузины, кникуса (волчец кудрявый) смешать, залить кипятком (0,5 л.), настоять полчаса. Пить по 1 ст. отвара 3 раза в день;
- 200 г. корней одуванчика, 300 г. лопуха, 300 г. крапивы смешать, залить кипятком. Для приготовления однодневной дозы нужно взять 0,5 л. воды на 1 ст. л. смеси трав. Варить в течение 5 минут. Настаивать 1 – 2 часа, пить по полстакана 3 раза в день за 1 час до еды.
Псориаз нужно лечить комплексно, поэтому важно привести в порядок весь организм. Народная медицина для улучшения обмена веществ советует использовать следующий рецепт. Корень мыльнянки – 1,5 ст. л., корень лопуха – 1 ст. л. смешивают и заливают кипятком (600 мл.), проваривают в течение 10 мин. на водяной бане. Настаивают 30 – 40 минут. Выпивать весь этот отвар нужно в течение дня, каждый день нужно готовить новый напиток.

 Печать
Печать
Комментировать или поделиться опытом: